Referat av Gabriella Frisk om en studie som undersöker hur och när blodtrycksmedicin i form av ACE-hämmare och angiotensinreceptorblockerare avslutas hos patienter med avancerad cancer som får palliativ vård.
Late Deprescribing of Angiotensin-Converting-Enzyme Inhibitors and Renin-Angiotensin Blockers in Patients with Advanced Cancer Receiving Palliative Care av Björkhem-Bergman L, Hedman C, Szilcz M, Frisk G; Palliative Medicine Reports, 2025;6(1):403–407.
Många äldre och svårt sjuka patienter behandlas med flera olika läkemedel samtidigt. När en person får en obotlig sjukdom och har palliativa vårdbehov förändras målet med all behandling. I stället för att förebygga framtida sjukdomar ligger fokus på livskvalitet, symtomlindring och trygghet. Trots detta fortsätter ibland läkemedel som tidigare haft en förebyggande funktion, till exempel blodtryckssänkande- eller blodfettsänkande läkemedel.
Denna studie undersöker hur och när blodtrycksmedicin i form av ACE-hämmare och angiotensinreceptorblockerare (ARB) avslutas hos patienter med avancerad cancer som får palliativ vård.1 Dessa läkemedel används ofta för att behandla högt blodtryck, men deras nytta kan minska när patientens tillstånd försämras kraftigt. Risken med blodtrycksmediciner är att patienterna får alltför lågt blodtryck vilket kan leda till yrsel, trötthet och ökad risk för fallolyckor.
ACE-hämmare och ARB är vanliga läkemedel som sänker blodtrycket och skyddar hjärta och njurar. De används ofta under lång tid för att förebygga komplikationer. I livets slutskede kan dessa förebyggande effekter bli mindre relevanta, samtidigt som risken för biverkningar ökar.
Metod – hur genomfördes studien?
Studien genomfördes genom journalgranskningar av 1501 avlidna patienter från ASIH. I journalgranskningarna identifierades alla patienter med cancersjukdom som samtidigt hade haft ACE-hämmare eller ARB sista året innan död och där anledningen för behandlingen var ”högt blodtryck”. Patienter som haft dessa läkemedel för till exempel behandling av hjärtsvikt uteslöts. Sammanlagt identifierades 353 patienter där vi tog reda på ytterligare information från journalerna. Data som samlades in var bland annat:
- om och när ACE-hämmare eller ARB avslutades
- hur nära dödsfallet utsättningen skedde
- om blodtrycket mättes innan läkemedlen sattes ut.
Syftet var att få en bild av hur blodtrycksbehandling faktiskt hanteras i palliativ vård i praktiken.
Resultat – vad visade studien?
Resultaten visade att många patienter fortsatte med blodtrycksmedicin ända fram till de sista dagarna i livet och generellt sattes läkemedlet ut mycket sent i sjukdomsförloppet. I flera fall saknades regelbundna blodtrycksmätningar innan man tog beslut togs om att avsluta behandlingen. I de flesta fall där blodtrycket mättes var det lågt.
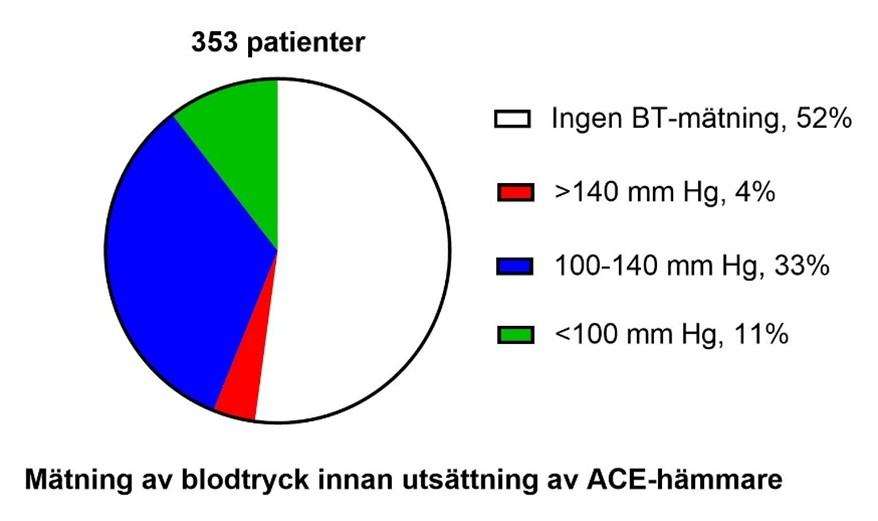
Detta innebär att beslut ibland fattades utan tillräcklig information om patientens aktuella blodtryck och allmäntillstånd. Hos över hälften av patienterna mättes inte blodtrycket trots att behandlingen fortgick. Hos ca 8% fortgick behandlingen till livets slut och hos ingen av dessa följdes blodtrycket.
Styrkor och svagheter med studien
En styrka med studien är att den omfattade patienter med olika cancersjukdomar vilket ökar generaliserbarheten av resultaten, det vill säga att resultaten är tillförlitliga för en bred grupp av patienter med cancer i palliativ vård. Studien är också gjord på svenska patienter inom ASIH vilket ytterligare gör dem användbara för oss i Sverige.
En svaghet med studien är att den bara omfattar patienter på en ASIH-enhet. I framtida studier skulle man behöva ha med fler ASIH-enheter för att veta om mönstret ser likadant ut där. Dessutom utgår studien från journalgranskningar och man kan därför bara samla in den data som finns dokumenterad i journalerna. För att få reda på mer varför behandlingen med blodtrycksmediciner fortsätter eller avslutas behöver man följa patienter framåt i tiden, så kallad prospektiv studie, där man samlar in data allteftersom utifrån ett förutbestämt studieprotokoll.
Varför är resultaten viktiga?
När patienter blir allt svagare minskar kroppens förmåga att reglera blodtrycket. Ett för lågt blodtryck kan leda till yrsel, trötthet, fall och skador. Om blodtrycksmedicin fortsätter utan tydlig nytta kan det alltså försämra patientens livskvalitet. Studien visar att det finns utrymme för förbättring när det gäller att regelbundet ompröva läkemedelsbehandling i palliativ vård.
Tolkning av resultaten
Vi som utfört studien tolkar resultaten som att det finns en tendens att fortsätta tidigare ordinerade läkemedel, även när patientens situation har förändrats. Det kan bero på flera faktorer, till exempel:
- osäkerhet kring när läkemedel bör avslutas
- brist på rutiner för läkemedelsgenomgång i palliativ vård
- tidsbrist eller otydligt ansvar i vårdteamet.
Studien pekar på vikten av att se läkemedelsbehandling som en pågående process som behöver anpassas efter patientens aktuella behov. Regelbunden omprövning av läkemedel kan minska risken för biverkningar och förbättra livskvaliteten.
Vad betyder detta för det dagliga arbetet i vården?
Studien är relevant för alla som arbetar med svårt sjuka patienter. Den visar hur viktigt det är att uppmärksamma förändringar i patientens tillstånd, att rapportera symtom som yrsel, trötthet eller fall samt att delta i dialog kring läkemedel och vårdens mål.
Sammanfattning
Denna studie visar att blodtrycksmedicin ofta avslutas sent hos patienter i palliativ vård, trots att nyttan kan vara begränsad och risken för biverkningar är ökad. Bristande uppföljning av blodtryck gör det svårare att fatta välgrundade beslut. Genom bättre rutiner för läkemedelsgenomgång, uppföljning av medicinering samt tätare samarbete i vårdteamet finns möjlighet att förbättra livskvaliteten för patienter i livets slutskede.



