Referat av överläkare Linda Björkhem-Bergman om en ny studie (McLouth et al. 2023), som belyser problemet när man inte alltid ger patienten en realistisk bild om vad behandlingar kan innebära.
Referat av artikeln: McLouth et al. Prognostic Awareness, Palliative Care Use, and Barriers to Palliative Care in Patients Undergoing Immunotherapy or Chemo-Immunotherapy for Metastatic Lung Cancer. Journal of Palliative Medicine, 2023, doi: 10.1089/jpm.2022.0352. Online ahead of print.
Jag är tillsammans med Professor Anette Alvariza en av de två nya vetenskapliga ledarna på PKC – ett uppdrag som jag är mycket glad och stolt över att ha fått! Jag hoppas att vi genom referat här i Nyhetsbrevet kan vara med och bidra till att kommunicera nya rön inom vetenskap till alla er som är intresserade av palliativ vård. Då de palliativa vårdbehoven kan se lite olika ut beroende på om man arbetar på t. ex. akutsjukhus, inom specialiserad palliativ vård eller inom kommunal vård och omsorg så kommer innehållet i referaten att variera för att passa olika målgrupper.
Jag upplever att bara under de 10 år som jag arbetat som läkare inom palliativ vård har kartan för den palliativa vården delvis ritats om. I och med att vi har alltmer avancerade mediciniska behandlingar att ta till där vi kan bromsa sjukdomsförlopp på ett effektivare sätt så är gränsen till när en sjukdom går in i palliativ fas inte alltid lika tydlig. Det är fantastiskt bra att vi har nya behandlingar som vi kan erbjuda våra patienter. Samtidigt är det svårare att prognostisera överlevnadstid och att ge rimliga förväntningar på vad de nya behandlingarna kan innebära. Ibland gör denna tveksamhet att patienter aldrig hinner få tillgång till palliativ vård i tid. I det här vetenskapliga referatet vill jag belysa den här frågan genom att återge resultat från en alldeles ny studie om patienter med obotbar cancer som behandlas med immunterapi och som tyder på att den palliativa beredskapen har försämrats.[1] Resultaten kan också översättas till andra medicinska tillstånd där tillgången till nya behandlingar har ökat och där vi fortfarande saknar erfarenhet om prognos, vilket kan göra det svårt att veta när vi ska ta upp frågan om palliativ vård.
Den palliativa beredskapen försämrades vid immunterapi
Syftet med studien var att beskriva patienternas medvetenhet om sin sjukdomsprognos samt kunskap om palliativ vård.1 Författarna intervjuade 60 patienter med spridd lungcancer, ett tillstånd som i regel har en dålig prognos. Patienterna hade fått behandling med immunterapi via ett universitetssjukhus i USA där det även fanns tillgång till palliativ öppenvård.
Av de intervjuade patienterna trodde 47% att de skulle bli botade av immunterapin och 83% var inte intresserade av att få palliativ vård. Vid intervjuerna framkom att patienterna hade mycket höga förhoppningar på vad immunterapin skulle kunna åstadkomma. Intressant var att de patienter som hade ett sämre utgångsläge från början hade högre förhoppningar om bot än de som hade bättre förutsättningar. Det framkom att den information som patienterna tagit till sig om behandlingsutfall och prognos inte var helt realistiska. Då nästan hälften av patienterna i studien hade uppfattat att bot var möjligt (vilket inte var fallet) var de flesta inte intresserade av palliativ vård.
I intervjuerna framkom också att patienterna hade en ganska dyster bild av vad palliativ vård innebär. Detta resulterade i att av de 19 patienter som dog under det första året hade bara 3 fått palliativ vård. En viktig slutsats av studien är att patienter och anhöriga behöver få tidig och tydlig information om vad palliativ vård kan erbjuda. Detta gäller kanske särskilt när patienterna ges avancerade behandlingar som i den här studien uppfattades mer verksamma än vad som faktiskt var fallet.
Att behålla hoppet och samtidigt ha en palliativ beredskap
Vad kan vi då lära oss av studien? Författarna belyser problemet när man inte alltid ger patienten en realistisk bild om vad behandlingar kan innebära – men också att det kan finns en kunskapsbrist hos allmänheten vad palliativ vård innebär. Vi inom vården behöver bli bättre på att förklara att palliativ vård kan ges integrerat och parallellt med sjukdomsspecifika och livsförlängande behandlingar och inte bara handlar om vård i livets slut (Figur 1).
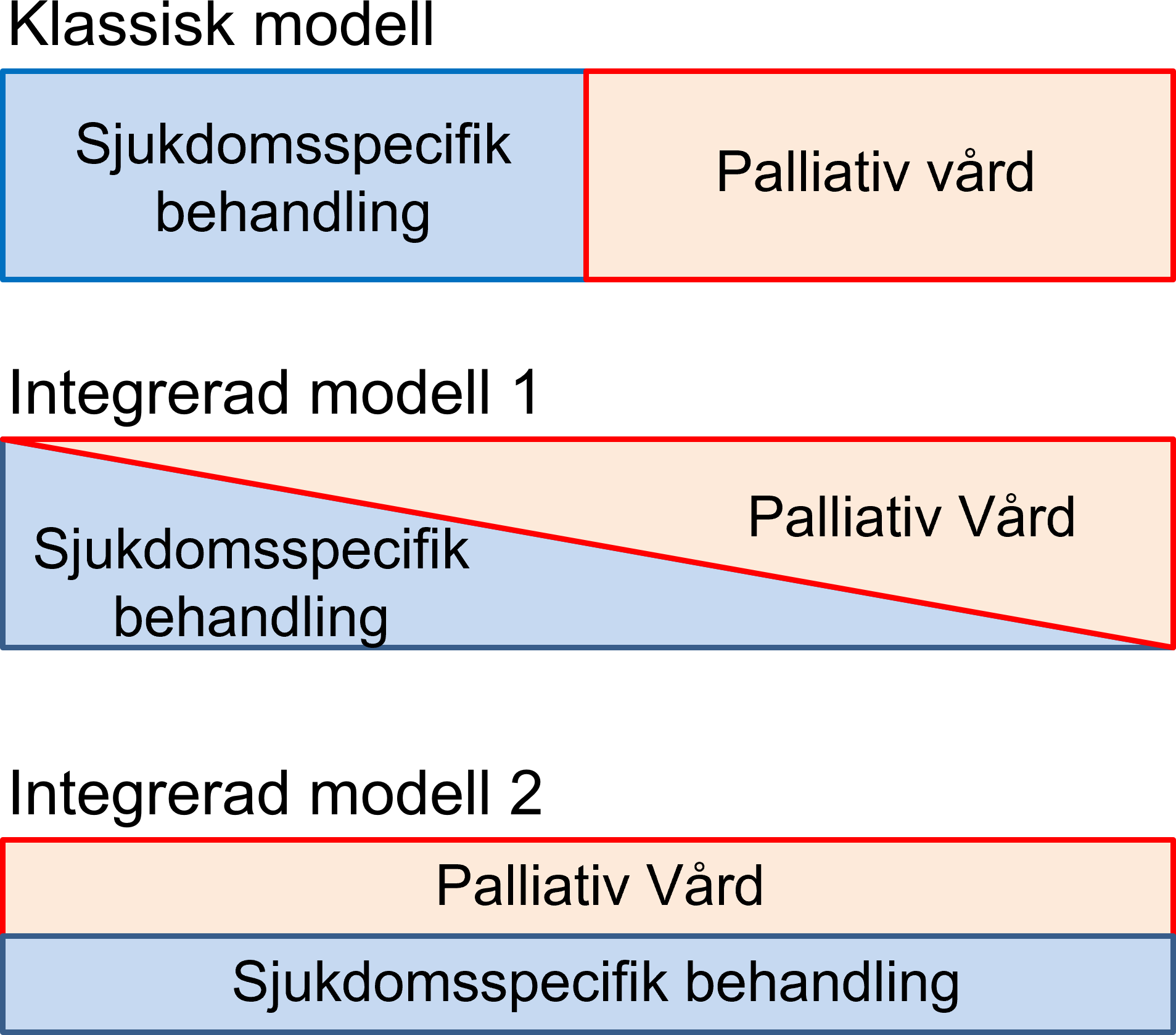
Figur 1: Olika modeller vid palliativ vård. Den klassiska bilden av palliativ vård, där det finns en klar skiljelinje mellan kurativ och palliativ vård, har under senare år utvecklats till en modell där palliativ vård oftast kan ges parallellt och mer integrerat med sjukdomsspecifika behandlingar.
Samtidigt som det är bra om man tidigt kan ta upp frågan om palliativ vård så är det också viktigt att få behålla hoppet. Många av de nya terapier som finns kan minska symptom och sjukdomsbörda, förlänga livet och kanske i vissa fall till och med bota tillstånd som tidigare ansetts som obotbara. Men med alla nya behandlingar finns det till en början alltid begränsad erfarenhet och därmed är det svårt för oss att veta vilka vinster vi kan förvänta oss. Att kommunicera denna osäkerhet är en utmaning, men inte desto mindre viktig.
Vi som arbetar inom palliativ vård vet att det finns så mycket vi kan erbjuda som kan göra livet lättare för patienterna – och det är synd om inte patienterna kan få tillgång till den vården i tid. Palliativ vård handlar ju inte bara om döden utan om att få livet här och nu så bra som möjligt – så länge som möjligt.



